Pflege im Fokus: Gesundheitsrisiken im OP verringern
Risiken für die Gesundheit durch kleine Partikel
Die Pandemie hat auch Themen in das öffentliche Bewusstsein katapultiert, die früher allenfalls eine kleine Wissenschaftsgemeinde interessiert haben. Dazu gehören die großen Gefahren, die von winzigen Partikeln in unserer Umgebungsluft ausgehen können. Aerosole sind ein potentielles Gesundheitsrisiko und die flüssigen oder festen Inhaltsstoffe in dem Luftgemisch können Krankheitserreger enthalten.
Durch die Presse gingen im vergangenen Jahr zum Beispiel mehrere Fälle von sogenannten „Superspreader“-Ereignissen in Chören, wo jeweils eine einzige infizierte Person viele andere Menschen ansteckte (aerzteblatt, 2020). Dabei war die Dauer der Zusammenkünfte häufig relativ kurz. Sogar die Säle, in denen die entsprechenden Gesangsproben stattfanden, waren alles andere als klein. Nicht zu vergleichen jedenfalls mit der Enge vieler Operationsräume, in denen die Gefahr noch verstärkt wird durch das Arbeitsgeschehen. Denn die Menschen operieren einander zugewandt auf engstem Raum und häufig stundenlang. (mehr …)
Iteration und Projektlösungen für Herausforderungen in der Pflege

Pflege steckt in einem Mehrfach-Dilemma: Die Zunahme der alternden und von dauerhaftem Ressourcenverlust beeinträchtigten Menschen frisst die viel schwächere Zunahme an Menschen, die in der Pflege arbeiten, auf. Es ergibt sich eine Schere, die ohne Systemwandel zwangsläufig die Qualitätsdiskussion verschärft. (mehr …)
Wie kann den Herausforderungen der Pflege begegnet werden?

Dieser Frage soll beim DGQ-Brennpunkt am 3. Dezember aus unterschiedlichen Perspektiven nachgegangen werden. Mit dabei ist unter anderem Prof. Dr. Klaus Wingenfeld, der das System der Qualitätsmessung und -darstellung in der Langzeitpflege, das als „Pflege-TÜV“ in die Kritik geraten war, grundlegend überarbeitet hat. Das abgewandelte Verfahren gilt für Pflegeheime seit 1. Oktober 2019, im kommenden Jahr soll auch die ambulante Pflege einbezogen werden. (mehr …)
IT-Sicherheit für Gesundheitseinrichtungen

Für viele Krankenhäuser und Kliniken wird die voranschreitende Digitalisierung mit ihren Risiken immer herausfordernder. Daten und Netzwerke müssen gesichert werden, die Gefahr von Hackerangriffen steigt. Professionelle Computerkriminalität zwingt Gesundheitseinrichtungen zu handeln. Außerdem erhöhen sich die Risiken in der Patientenversorgung. Denn auch Medizinprodukte können von digitalen Angriffen betroffen sein. Gleichzeitig bieten digitale Möglichkeiten vielfältige Lösungen, um Patienten besser und effizienter zu versorgen.
Qualitätsmanagement im Sozialwesen – warum eigentlich?

Gibt es Qualitätsmanagement jenseits des produzierenden Gewerbes? Ja, denn auch in Einrichtungen des Sozialwesens geht es vor allem um die Frage: Wie kann die Arbeit im Sozialwesen sicherer und besser gestaltet werden – zum Wohl der Mitarbeiter, aber vor allem zum Wohl der Menschen, die die soziale Dienstleistung in Anspruch nehmen.
Die Schwierigkeit des Qualitätsmanagements im Sozialwesen besteht darin, dass die Qualität des „Produkts“ schwer zu ermitteln ist. Denn es handelt sich nicht wie in der Industrie um materielle Güter. Es geht um die Qualität der sozialen Dienstleistung. Sinkende Budgets bei gleichzeitig steigenden Kosten und immer mehr Menschen, die soziale Hilfe in Anspruch nehmen sind auf der einen Seite eine Herausforderung für Qualitätsmanagement, auf der anderen Seite dessen Existenzbegründung. Selbstreflektion und die Formulierung klarer Ziele sind unabdingbar, um Gestaltungsspielraum zu ermöglichen und damit die Qualität der sozialen Dienstleistung zu verbessern.
| Berufsbild Qualitätsmanager Qualität ist von entscheidender Bedeutung für den Erfolg jedes Unternehmens und ein wichtiger Faktor für Kunden. Um Qualität zu erzeugen, braucht es ein gutes Konzept und ein reibungsloses Zusammenspiel aller Beteiligten. Eine Schlüsselrolle dabei haben Qualitätsmanager. Sie helfen der Unternehmensleitung, den Führungskräften, Prozesseignern und Mitarbeitenden, das Unternehmen qualitätsfähig zu machen. Als „Systemarchitekten“ unterstützen Sie dabei, ein Qualitätsmanagementsystem aufzubauen und weiterzuentwickeln. Finden Sie eine Karriere im Qualitätsmanagement spannend? Antworten auf die wichtigsten Fragen finden Sie in unserem Berufsbild zum Qualitätsmanager:
|
Komplexe Zusammenhänge strukturieren, Leistungsempfänger ermitteln
Ein internes Motiv zur Anwendung eines QM-Systems steht weit oben auf der Liste des „Warum eigentlich?“. Erst, wenn sich eine soziale Einrichtung darüber im Klaren ist, für wen sie ihre Leistung erbringt, also wer eigentlich der Kunde ist, kann sie Prozessen und Problemen arbeiten. Oft bestehen verschiedene Kundenbeziehungen. Bei einer Erziehungsberatungsstelle kann der Kunde ein Elternteil sein – oder eben das betroffene Kind. Die Erziehungsberatungsstelle steht wiederum auch in einer Kundenbeziehung zum Amt. Ein QM-System hilft dabei, den Leistungsempfänger zu ermitteln und die komplexen Zusammenhänge des Sozialwesens zu strukturieren. Die Festlegung von Zielen und eine engagierte Einrichtungsleitung sind weitere interne Faktoren, die wichtig sind, um den Erfolg und die Weiterentwicklung einer Einrichtung zu gewährleisten. Die Ziele hängen folglich mit der Definition der Kunden zusammen. Für wen erbringt die Einrichtung eine soziale Dienstleistung? Und was will sie damit erreichen?
Die externen Motive sind ebenfalls nicht zu unterschätzen. Der Zugang zum Markt wird häufig erst durch die Erfüllung von äußeren Anforderungen möglich. Ein Beispiel ist die AZAV-Zertifizierung. Sie regelt, wer Maßnahmen zur Arbeitsförderung anbieten darf. Um die AZAV-Zulassung zu erreichen, ist es ratsam, ein QM-System einzuführen, da das Prüfverfahren dem Verfahren nach ISO 9001 sehr ähnlich ist.
Mehr Spielraum für Entscheidungen
Die Gründe, ein QM-System einzuführen, sind vielfältig und oft geht es nicht, ohne ein wenig Überzeugungsarbeit zu leisten. Ein umfassend durchdachtes QM-System berücksichtigt jedoch die Interessen vieler Parteien, macht Alltagshandlungen sicherer und ermöglicht eine systematische Verbesserung. Oft sind viele Prozesse, Standards und Regeln bereits vorhanden. Die Dokumentation von diesen Prozessen und Regeln sowie die Auseinandersetzung mit nicht gut laufenden Prozessen ermöglicht Spielraum für andere und kleinere Entscheidungen oder „To Do’s“, da Verantwortlichkeiten und Aufgaben besser und sichtbarer geregelt werden können.
Leseempfehlung: Deutsche Gesellschaft für Qualität (Hrsg.): Qualitätsmanagement in der sozialen Dienstleistung, Weinheim, Beltz Juventa 2016.
Gesundheitsnorm DIN EN 15224:2012 macht Zertifizierung nach einheitlichen Grundsätzen möglich
In vielen Branchen arbeiten die Unternehmen in einem internationalen Kontext. Auch im Gesundheitswesen ist diese Entwicklung zu erkennen. So ist z. B. die Korian Gruppe in fünf europäischen Ländern aktiv, in denen sie von der Akutbehandlung in Krankenhäusern bis zur Langzeitpflege in Pflegeheimen ein breites Dienstleistungsspektrum anbietet. Auch die Helios Kliniken sind Teil eines international in über 100 Ländern tätigen Konzerns. Einheitliche international gültige Qualitätsstandards in der Gesundheitsversorgung erleichtern die Arbeit der Leistungsanbieter und schaffen die Grundlagen für eine vergleichbare Qualität der Dienstleistungen.
Die DIN EN ISO 9001 bietet eine für alle Branchen gültige internationale Norm. Sie ist jedoch sehr allgemein gehalten und muss auf das jeweilige Leistungsfeld konkretisiert und übersetzt werden. Diese Arbeit wurde bei der Entwicklung der DIN EN 15224:2012 vorgenommen. Die DIN EN 15224:2012 ist eine speziell auf das Gesundheitswesen zugeschnittene europaweit geltende Norm. Sie ermöglicht es den Leistungsanbietern, ihre Qualitätsmanagementsystems nach einheitlichen Grundsätzen zu zertifizieren. Grundlage ist DIN EN ISO 9001:2008, die bereits mit Blick auf ISO 9001:2015 um den risikobasierten Ansatz ergänzt wurde. Um die Anforderungen an die Qualität von Gesundheitsdienstleistungen zu bestimmen, werden in DIN EN 15224:2012 elf Qualitätsmerkmale definiert (vgl. Abbildung 1). Damit wird für Einrichtungen im Gesundheitswesen deutlich, worauf sich die Anforderungen in ihrem Tätigkeitsbereich konkret beziehen.
Die spezifischen Erläuterungen von DIN EN 15224:2012 ermöglichen Organisationen ein gemeinsames Qualitätsverständnis und ein einheitliches Qualitätsmanagementsystem zu entwickeln, das sowohl sektorenübergreifend als auch berufsgruppenübergreifend wirksam ist. Auf dieser gemeinsamen Grundlage können landesspezifische, sektorenspezifische und berufsspezifische rechtliche Anforderungen und Normen in das Managementsystem integriert werden. Die Fokussierung der Norm auf klinische Prozesse und das Risikomanagement bietet den Einrichtungen die Chance, die Notwendigkeit und den Bezug eines Qualitätsmanagementsystems für die Versorgungspraxis verständlich zu transportieren und damit im Arbeitsalltag zu verankern.
3 Dinge, die Qualitätsmanager im Gesundheitswesen können müssen

Im Dschungel des Qualitätsmanagements ist es schwierig, den Überblick zu behalten. Wer für Qualität zuständig ist, steht vor vielen Herausforderungen. Welche Fähigkeiten sind gefragt, um sich zurechtzufinden und als Qualitätsmanager in dieser Branche zu überzeugen? Im Lehrgangsprogramm der DGQ stehen folgende Themen besonders im Vordergrund:
Ein gutes Gesprächsklima schaffen
Wer kennt sie nicht, die Diskussionen mit unterschiedlichen Berufsgruppen in Krankenhäusern darüber, ob QM-Maßnahmen sinnvoll sind oder nicht. Hinzu kommen verschiedene Fachkenntnisse und ein komplexes System. Deshalb ist eine zentrale Funktion des QM-Systems im Gesundheitswesen, das Gesprächsklima zu verbessern.
Denn die richtige Kommunikation ist wichtig, um Konflikten entgegenzuwirken und Lösungen zu finden. Das bedeutet auch, die Mitarbeitenden einzubeziehen und wertzuschätzen. Der erhobene Zeigefinger ist fehl am Platz. Wichtige Faktoren für ein positives Gesprächsklima sind, den Austausch professionell vorzubereiten, alle Beteiligten einzubeziehen und auf Spott oder Ironie zu verzichten. Nur wer sein Gegenüber im Gespräch ausreden lässt und gleichzeitig aktiv zuhört, kann eine Basis finden, um Qualitätsmanagement voranzutreiben. Die DGQ führt im ersten Teil ihres Lehrgangs deshalb in Grundsätze der Kommunikation und Gesprächstechniken ein. Außerdem steht die prozessorientierte Kommunikation im Vordergrund.
Prozessorientiert vorgehen
Oft ist es im Gesundheitswesen zäh, Prozesse neuzugestalten und Verbesserungsmaßnahmen durchzuführen. Bürokratische Hürden oder Skepsis der Belegschaft können Hindernisse darstellen, die es zu überwinden gilt. Gleichzeitig sind die Erwartungen und der Erfolgsdruck hoch. Wer hier durchhält und strukturiert vorgeht, kommt leichter ans Ziel.
Wichtig ist dabei die Formulierung des Inputs. Wenn Wünsche und Anforderungen am Anfang eines Prozesses feststehen, können Verantwortliche das Outcome besser im Blick behalten und steuern. Die Aufstellung einer Prozesslandkarte und die Darstellung der Prozessebenen sind für das prozessorientierte Vorgehen hilfreich. Ein bekanntes Beispiel ist das TURTLE-Modell. Wer es schafft, ein prozessorientiertes Vorgehen zu etablieren, stabilisiert das gesamte QM-System und trägt zur Patientensicherheit und zur Zufriedenheit der Mitarbeitenden bei.
Vielfältige Werkzeuge nutzen
Eine Methodenvielfalt und Flexibilität bringt Sie als Qualitätsmanager immer weiter. Es erfordert ein hohes Maß an flexiblen Denk- und Handlungsweisen, unterschiedlichen Aufgaben, Anforderungen und Erwartungen zu erfüllen. Wer schnell umdenken kann, neugierig bleibt und unterschiedliche Wege ausprobiert, ist klar im Vorteil.
Methoden zur Qualitätsverbesserung gibt es reichlich. Im Vordergrund steht es, Fehler zu erfassen und zu analysieren. Wer Werkzeuge zur Qualitätsverbesserung einsetzt, fördert die Transparenz und das Verständnis in der Organisation. Beispiele sind das klassische Brainstorming, das Pareto- und das Ishikawa-Diagramm. Es erfordert Mut und Durchsetzungskraft, die richtige Methode zu finden und auszuprobieren.
Welche Qualitätsmanagement-Modelle im Sozial- und Gesundheitswesen gibt es?

Am bekanntesten in der Sozial- und Gesundheitsbranche sind die ISO 9000er-Reihe und EN 15224. In den vergangenen Jahren haben sich daneben eine Vielzahl an QM-Systemen in der Branche etabliert, wobei viele davon fachspezifisch sind. So sind beispielsweise das QEP-Modell (Qualität und Entwicklung in Praxen) oder das KTQ-Modell (Kooperation für Transparenz und Qualität im Gesundheitswesen) sehr bekannt.
Weitere QM-Modelle sind 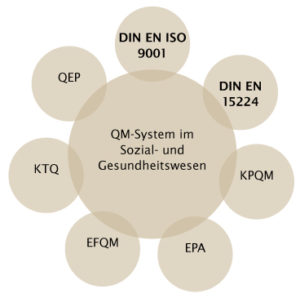 beispielsweise das von der Kassenärztlichen Vereinigung Westfalen-Lippe entwickelte KPQM-Modell für Ärzte und Psychotherapeuten, das Total-Quality-Modell EFQM und EPA (Europäisches Praxis Assessment).
beispielsweise das von der Kassenärztlichen Vereinigung Westfalen-Lippe entwickelte KPQM-Modell für Ärzte und Psychotherapeuten, das Total-Quality-Modell EFQM und EPA (Europäisches Praxis Assessment).
Welche Bedeutung hat DIN EN 15224 für QM im Sozial- und Gesundheitswesen?
DIN EN 15224 versteht sich als eigenständige Norm zum Qualitätsmanagement in der Gesundheitsversorgung. In der Norm sind Anforderungen an ein Qualitätsmanagementsystem festgelegt, um gleichbleibende Dienstleistungen der Gesundheitsversorgung zu erbringen. Sie betreffen die Anforderungen der Kunden, gesetzlich festgelegte und behördliche Anforderungen sowie berufliche Standards.
Die grundlegenden Anforderungen liegen auf den klinischen Prozessen und dem klinischen Risikomanagement. Außerdem enthält die EN 15224 die Implementierung von Wissensmanagement. Die Zielsetzung ist etwas genauer als bei der ISO 9001 und umfasst beispielsweise den Nachweis der gleichbleibenden Bereitstellung von Gesundheitsdienstleistungen, die Sicherstellung einer wissenschaftlich fundierten Patientenversorgung oder die Verbesserung der Kundenzufriedenheit durch beispielsweise ein zielgerichtetes Evaluieren der Behandlungsqualität.
Wie verbessert ISO 9001 die Organisationen der Gesundheitswirtschaft?
ISO 9001 legt die Anforderungen an das Qualitätsmanagement einer Organisation fest. Die Einhaltung dieser Anforderungen und die Aufrechterhaltung eines Managementsystems ermöglicht die Fähigkeit, beständig Produkte und Dienstleistungen bereitzustellen und die Kundenanforderungen zu erfüllen. Gleichzeitig kann die Organisation so ständig verbessert werden. Aufgrund ihres Aufbaus nach der High-Level-Structure eignet sich ISO 9001 gut, da sie mehr Spielraum bietet und der Organisation ermöglicht, die Ziele und die Mission für ihr QM-System frei zu definieren.
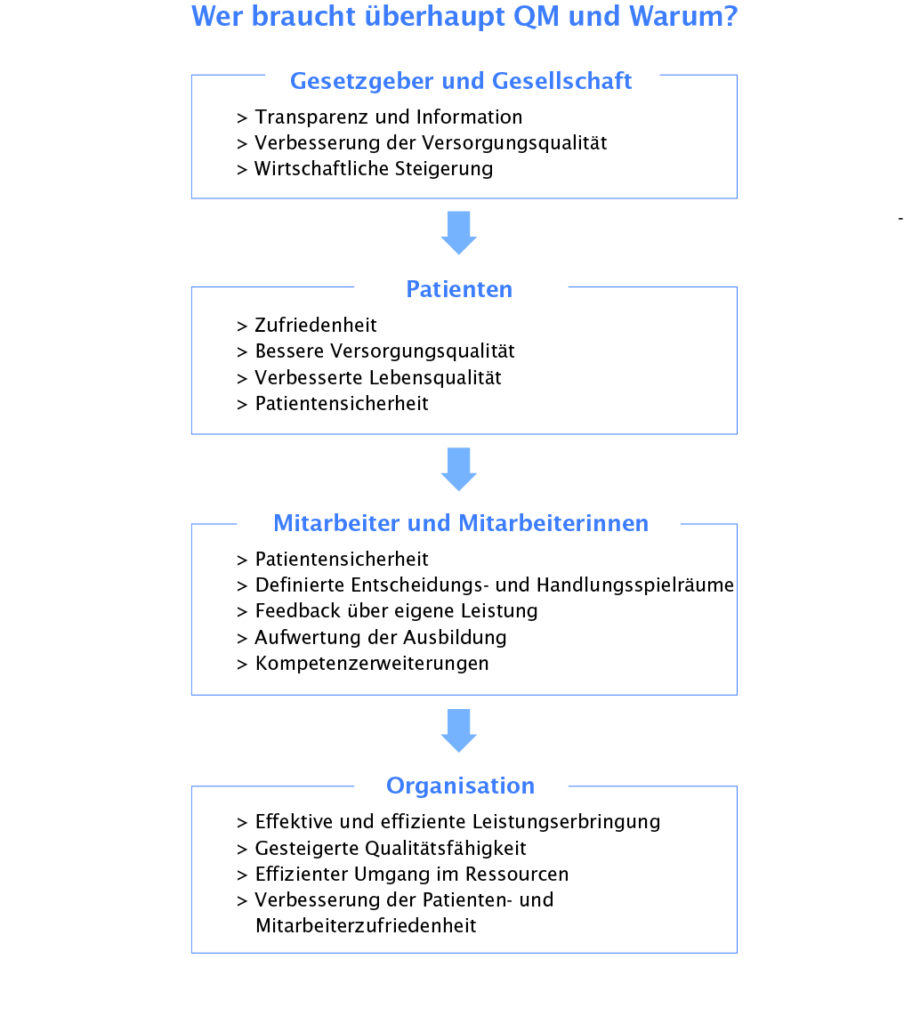
Warum ist Qualitätsmanagement im Sozial- und Gesundheitswesen wichtig?

Die Komplexität des Sozial- und Gesundheitssystems erfordert ein sinnvolles Instrument der Organisationsführung. Das Qualitätsmanagement strukturiert und verbessert  systematisch Abläufe und ermöglicht für alle Beteiligten mehr Prozesstransparenz. Gleichzeitig werden Schwachstellen im System erkannt und Fehler frühzeitig aufgedeckt und behoben. Im besten Fall erleichtert ein QM-System die Arbeit. Doppelt- oder Zusatztätigkeiten werden reduziert, Kosten gesenkt und das Einarbeiten neuer Mitarbeiterinnen und Mitarbeiter vereinfacht. Mit anderen Worten: Es wird Ordnung geschaffen und in Kombination mit klinischem Risikomanagement wird die Patientensicherheit in hohem Maße gefördert.
systematisch Abläufe und ermöglicht für alle Beteiligten mehr Prozesstransparenz. Gleichzeitig werden Schwachstellen im System erkannt und Fehler frühzeitig aufgedeckt und behoben. Im besten Fall erleichtert ein QM-System die Arbeit. Doppelt- oder Zusatztätigkeiten werden reduziert, Kosten gesenkt und das Einarbeiten neuer Mitarbeiterinnen und Mitarbeiter vereinfacht. Mit anderen Worten: Es wird Ordnung geschaffen und in Kombination mit klinischem Risikomanagement wird die Patientensicherheit in hohem Maße gefördert.
Welche Vorteile schafft ein QM-System im Sozial- und Gesundheitswesen?
 Allerdings greift der Nutzen des QM-Systems erst, wenn es in der Organisation verstanden und gelebt wird. Ein QM-System sollte nie als reine Pflichterfüllung betrachtet werden. Qualitätsbewusstsein bedeutet vor allem adäquate Entscheidungs- und Handlungsspielräume, Teamarbeit, Vertrauen und Motivation. Durch ein gelebtes QM-System steigt die Zufriedenheit der Mitarbeiterinnen und Mitarbeiter, aber auch die Patientenzufriedenheit.
Allerdings greift der Nutzen des QM-Systems erst, wenn es in der Organisation verstanden und gelebt wird. Ein QM-System sollte nie als reine Pflichterfüllung betrachtet werden. Qualitätsbewusstsein bedeutet vor allem adäquate Entscheidungs- und Handlungsspielräume, Teamarbeit, Vertrauen und Motivation. Durch ein gelebtes QM-System steigt die Zufriedenheit der Mitarbeiterinnen und Mitarbeiter, aber auch die Patientenzufriedenheit.
Was sind die Ziele von Qualitätsmanagement in der Gesundheitswirtschaft?
Gesetzlich sind die meisten Einrichtungen im Sozial- und Gesundheitswesen, darunter Krankenhäuser oder Pflegeheime, verpflichtet, ein QM-System einzuführen. Dennoch sollte ein QM-System folgende Ziele verfolgen: Die verlässliche Qualität einer Dienstleistung, den Nachweis über verlässliche Qualität und die Weiterentwicklung der Qualität. Im Konkreten kann es bedeuten, dass den Kunden eine optimale Behandlungs- bzw. Versorgungsqualität und die höchstmögliche Transparenz geboten werden kann. Somit dient das Qualitätsmanagement einer kontinuierlichen Verbesserung der Gesundheitsversorgung. Um die Ziele des Qualitätsmanagements zu erreichen, fußt das System auf zwei Säulen: Es werden Prozesse identifiziert und optimiert sowie Risiken minimiert.
Was bedeutet Qualität im Sozial- und Gesundheitswesen?

Qualitätsmanagement gewinnt im Sozial- und Gesundheitswesen zunehmend an Bedeutung. Allerdings ist oft unklar, was genau darunter zu verstehen ist. Viele verbinden Qualitätsmanagement mit industriellen Waren bzw. Sachgütern, die es im Sozial- und Gesundheitswesen auch gibt, beispielsweise in Form von Medizinprodukten. 



